Asthme
L'asthme est une maladie chronique respiratoire courante qui touche des millions de personnes dans le monde. Elle peut avoir un impact significatif sur la qualité de vie, mais avec une compréhension approfondie de ses symptômes, de ses causes et des options de traitement disponibles, il est possible de mieux gérer cette affection.
SOMMAIRE
Qu’est-ce que l’asthme ?
Qu’est-ce que l’asthme ?
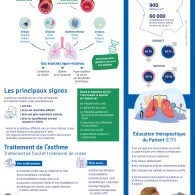
L’asthme est une maladie respiratoire chronique hétérogène due à une inflammation permanente des bronches. Il se traduit par une sensibilité excessive des bronches à certaines stimulations telles que le contact allergique, ou infectieux, le froid, le tabac ou encore la pollution atmosphérique. Les crises d’asthme entrainent une gêne respiratoire (essoufflement), une respiration sifflante, une toux sèche ou une sensation d’oppression dans la poitrine. Elles peuvent durer de plusieurs minutes à quelques heures. Entre deux crises, la respiration redevient normale. La fréquence et l’intensité des crises d'asthme varient d’un individu à l’autre.
Chiffres clés
Informer et prévenir c'est dépister plus tôt !


Quelles sont les causes de l’asthme ?
Quelles sont les causes de l’asthme ?
 Lors de la respiration, l’air circule par les bronches pour arriver aux poumons. Chez une personne asthmatique, la paroi interne de ces conduits (muqueuse bronchique) est irritée et épaissie. Cette inflammation permanente rend les bronches sensibles, sujettes à des réactions excessives en présence de facteurs favorisants. Plusieurs facteurs peuvent favoriser cette hyper-réactivité bronchique :
Lors de la respiration, l’air circule par les bronches pour arriver aux poumons. Chez une personne asthmatique, la paroi interne de ces conduits (muqueuse bronchique) est irritée et épaissie. Cette inflammation permanente rend les bronches sensibles, sujettes à des réactions excessives en présence de facteurs favorisants. Plusieurs facteurs peuvent favoriser cette hyper-réactivité bronchique :
- une allergie (acariens, pollens, animaux)
- une infection (virus, bactéries)
- le système nerveux (stress, froid)
- une irritation (tabac, pollution, reflux gastro-œsophagien)
En outre, une prédisposition génétique a pu être identifiée. Lors d’une crise d’asthme, le passage de l’air dans les bronches devient difficile à cause de la contraction des muscles autour des bronches, de l’hyper-sécrétion de mucus ou encore d’un œdème de la muqueuse.
Comment se fait le diagnostic de l’asthme ?
Comment se fait le diagnostic de l’asthme ?
Aujourd’hui encore, de nombreux asthmes ne sont pas diagnostiqués. Une visite chez son médecin traitant est recommandée en cas de toux sèche persistante, une respiration sifflante, une gêne respiratoire nocturne et/ ou un essoufflement anormal (souvent à l’effort).
Le diagnostic médical est basé sur :
Un interrogatoire :
- Circonstances de survenue particulière
- Terrain allergique, présence d’allergènes
- Rôle de l’infection et de la pollution
Un examen clinique :
- Identification de râles sifflants (sibilants) à l’auscultation du thorax
L’épreuve fonctionnelle respiratoire :
- Mesure du souffle et du degré d’obstruction des bronches (ralentissement du souffle à l’expiration)
Quand le diagnostic est fait, il faut : rechercher une allergie, évaluer la sévérité de l’asthme, rechercher d’autres pathologies associées en particulier ORL.
Quels sont les traitements pour lutter contre l’asthme ?
Quels sont les traitements pour lutter contre l’asthme ?
L’ensemble des mesures thérapeutiques doit être indiqué dans un Plan d’Action Personnalisé écrit, expliqué et remis au patient. L’objectif est d’obtenir un contrôle de l’asthme qui peut être évalué par quelques questions simples (cf. docs utiles et tests en ligne). 
Le traitement fait appel d’une part à des médicaments :
Il existe deux types de traitement : le traitement de fond (pour empêcher la survenue d’une crise) et le traitement des crises (pour stopper la crise d’asthme).
- Bronchodilatateurs inhalés de courte durée d’action : traitement de secours de la crise
- Corticoïdes inhalés, base du traitement de fond pour contrôler l’inflammation chronique
- Bronchodilatateurs longue action, associés aux corticoïdes inhalés si nécessaire.
- Une autre option est la prise d’une association de corticoïdes inhalés et bronchodilatateur longue durée d’action en traitement de fond et en secours
- Dans tous les cas : apprendre à bien utiliser son inhalateur
- Corticoïdes par voie orale, réservés aux crises graves et aux exacerbations
- Biothérapies : anticorps spécifiques injectables en sous-cutané réservées aux formes sévères
Mais aussi, une prise en charge non médicamenteuse :
- Éviction des allergènes et désensibilisation aux allergènes identifiés (médicaments par voie sublinguale pendant environ 3 ans)
- Activité physique, sport
- Kinésithérapie - rééducation
- Sevrage tabagique
- Éducation thérapeutique du patient (ETP)
Pour en savoir plus, consultez nos brochures d’information – prévention que vous retrouverez en bas de cette page.
Ils témoignent
Ils témoignent
Liens utiles
Liens utiles
- Les vidéos YouTube de la Fondation du Souffle consacrées à l’asthme
- Les Rencontres de la Fondation du Souffle sur le thème de "L'asthme et les agresseurs du souffle"
- Vidéo - RDV de la recherche en santé respiratoire #2 : innovation thérapeutique dans l'asthme
- Ameli - Comprendre l'asthme
- Santé publique France - Asthme
- INSERM - Dossier Asthme
- HAS - Traitement de l'asthme sévère
Tests en ligne
Tests en ligne
FAQ
Non. L'asthme est souvent une maladie chronique qui se développe progressivement au fil du temps. Elle peut affecter des personnes de tous âges.
Les causes du développement de l'asthme peuvent inclure des prédispositions génétiques, des antécédents familiaux d'asthme, des allergies, des infections respiratoires précédentes, l'exposition à des allergènes ou à des irritants environnementaux, le tabagisme, la pollution de l'air, et d'autres facteurs environnementaux.
Oui, la pratique du sport et de tout autre activité physique est tout à fait compatible avec l'asthme et même recommandée.
Cependant, il est essentiel que les personnes asthmatiques pratiquent une activité physique de manière prudente et qu'elles consultent leur médecin pour élaborer un plan de gestion adapté à leur situation spécifique.
L'asthme est avant tout une maladie inflammatoire des bronches. Cependant, le stress, l'angoisse ou tout autre source de sentiments négatifs peut parfois déclencher des crises d'asthme. Malgré tout, ce n'est pas une maladie psychosomatique.
Certaines personnes atteintes d'asthme peuvent connaître des périodes prolongées sans symptômes, ce qui est souvent appelé rémission. Cependant, il est crucial de continuer à suivre les recommandations de votre médecin, de prendre votre traitement s'il y a, et de rester attentif aux déclencheurs potentiels de vos crises d'asthme. Votre asthme est sous contrôle, mais il reste présent.
Il y a une différence entre la cortisone en comprimés et celle administrée sous forme inhalée.
Un traitement de longue durée avec de la cortisone en comprimés (corticoïdes) peut-être indispensable dans les cas d'asthme sévère, mais une utilisation sur le long terme nécessite une surveillance des possibles effets indésirables par votre médecin.
En revanche, pour ce qui est du traitement par l'inhalation de cortisone, il permet de minimiser les effets secondaires. La dose nécessaire étant légère et directement administrée aux bronches, son absorption dans le sang et le reste du corps est limité.
On note comme effets secondaires possibles, la mycose buccal ou la voix rauque. Pour éviter ça, nous vous conseillons de faire attention à votre technique d'inhalation et de vous rincer la bouche et la gorge après chaque utilisation de corticoïdes.
Se documenter sur le sujet
A lire aussi
Les actus de la recherche

Le Souffle, c’est l’affaire de tous !

 Facebook
Facebook Linkedin
Linkedin Twitter
Twitter Copier le lien
Copier le lien